Кохлеарная имплантация является единственным эффективным методом комплексной реабилитации больных с глухотой и выраженной степенью тугоухости. Данный высокотехнологичный вид медицинской помощи может быть реализован только при участии команды специалистов различных профилей: оториноларингологов, сурдологов, электрофизиологов, сурдопедагогов, психологов, инженеров, программистов, психоневрологов, социальных работников и др. Обязательным условием для эффективной реабилитации инвалидов по слуху с тотальной глухотой является наличие в учреждении подготовленных кадров и аппаратуры, необходимыми для осуществления всего комплекса мероприятий: от диагностики до многопрофильной реабилитации. Теоретически, операция может быть произведена в любой клинике специалистами, владеющими операциями на среднем ухе и прошедшими обучение хирургическому этапу кохлеарной имплантации, но это только теоретически. Принципиальное значение имеет четкий отбор кандидатов на кохлеарную имплантацию, что возможно, к сожалению, только в нескольких центрах (областные больницы в подавляющем большинстве не располагают необходимой аппаратурой и кадрами). Самый трудоемкий и ответственный этап – это послеоперационная реабилитация имплантированных пациентов и настройка речевого процессора. Больные, и особенно дети, должны находиться под постоянным наблюдением специалистов. Отсутствие одного из этих условий может свести на нет возможности метода.

Начало многоканальной кохлеарной имплантации в СССР было положено в 1991 году, когда после регистрации кохлеарного импланта Nucleus CI22 австралийской фирмы “Cochlear” при активном содействии и непосредственном участии проф.Эрнста Ленхардта и д-ра Моники Ленхардт были произведены две первые кохлеарные имплантации. Третья операция была произведена в 1992 году.
В 1993 году профинансирована одна операция, а в 1994 году – 3. На Международном конгрессе по кохлеарной имплантации доложены результаты наблюдений по 7 прооперированным пациентам. В 1995 году прооперирован 1 больной, а в 1996 – 3. В этом же году была зарегистрирована система кохлеарной имплантации австрийской формы “Med-El” и начата программа кохлеарной имплантации в С.Петербургском НИИ уха, горла, носа и речи. В 1997 году зарегистрирована система Nucleus CI24 фирмы “Cochlear” и произведены 3 операции, в 1998 году – 4, в 1999 – 2, а в 2000 – впервые количество имплантаций перевалило за 10 (проведено 11 операций). В течение этих лет проблема реабилитации больных с глухотой методом кохлеарной имплантации активно освещалась в прессе и на телевидении. Основной проблемой, сдерживающей развитие и широкое внедрение метода кохлеарной имплантации, было и оставалось до последнего времени недостаточное бюджетное финансирование.
2001 год – это год, когда в связи с реорганизацией, проведенной Минздравом, Центр прекратил свое существование, а деньги на 21 кохлеарный имплант канули в бездну. При этом люди, которые принимали активное участие в уничтожении Центра и инкриминировали нам на коллегии Минздрава именно проведение кохлеарной имплантации детям, что, якобы, нигде в мире не допускается, сегодня активно рекламируют себя в качестве пионеров в области детской кохлеарной имплантации.
В 2002 году Центр возобновил свою деятельность, и уже в 2003 году проведена 21 операция. Если в предыдущие годы имплантация финансировалась по статье «Дорогостоящие виды медицинской помощи», то с 2003 года финансирование производится также в рамках Федеральных целевых программ «Дети России» (подпрограмма «Дети-инвалиды») и «Социальная поддержка инвалидов». Незначительное количество имплантов закупалось за счет спонсорских средств или самими пациентами. С 2003-го года к реализации программы кохлеарной имплантации подключилось Российская компания «Исток Аудио Трейдинг», которая является эксклюзивным дистрибьютером мирового лидера в производстве кохлеарных имплантов – фирмы “Cochlear”. Исток Аудио трейдинг осуществляет гарантийное и послегарантийное обслуживание продукции, а также техническое и экономическое сопровождение программы.
В 2003 году зарегистрированы системы Nucleus CI 24M, R(ST), R(CS), 11+11+2M, ABI24M, Речевые процессоры – Sprint, ESPrit, ESPrit3G, Системы диагностики и программирования – CPS, PPS, Программное обеспечение DPS, WinDPS, NRT, R126.
Количество имплантаций, произведенных в РНПЦ аудиологии и слухопротезирования (по годам)
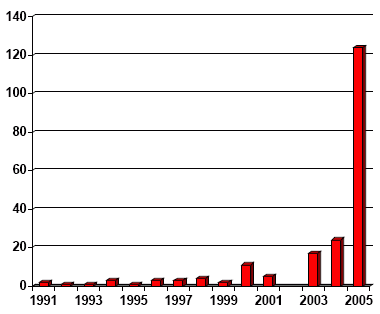
В 2004 году по Федеральным целевым программам в Центре произведено 24 имплантации, а в 2005 году – впервые количество имплантаций, проведенных в Центре, составило 124! Аналогичное количество ожидается и в декабре 2006 года. Активная работа, проводимая сотрудниками Центра в области кохлеарной имплантации, многочисленные обращения в Минздрав, Минсоцздрав, Росздрав, Правительство Российской Федерации, Администрацию Президента Российской Федерации в течение всех этих лет, не остались без внимания! Безусловно, этому способствовало и смещение акцентов в сторону финансирования высокотехнологичных видов медицинской помощи, к которым относится кохлеарная имплантация.
Именно последовательное и методичное освоение метода сотрудниками РНПЦ аудиологии и слухопротезирования с детальным анализом всех этапов в течение первых лет внедрения метода в нашей стране послужило базисом для кардинального изменения ситуации и обеспечило возможность подключения к этой работе других учреждений.
Сотрудниками Центра на материалах собственных исследований (более 200 пациентов) защищены 2 кандидатские и 1 докторская диссертация, опубликованы монография, главы в отечественных и зарубежных руководствах, около 100 статей в отечественных и иностранных изданиях. В течение этих лет сотрудники Центра участвовали во Всемирных, Европейских и Международных и Российских конгрессах и симпозиумах, стажировались в Германии, Словакии, Чехии, Австрии, США, Польше.
В 2005 году к реализации программы кохлеарной имплантации подключился новый коллектив – НКЦ оториноларингологии. Коммерческие операции осуществляются в институте нейрохирургии им. Бурденко.
В 2006 году зарегистрирована система кохлеарной имплантации 4-го поколения Freedom, программное обеспечение Custom Sound фирмы «Cochlear» и впервые в России проведена операция с использованием этой системы Мише Семенову в возрасте 9 мес.
Эпидемиологические исследования свидетельствуют о том, что на 1000 нормальных родов 1 ребенок рождается с полной глухотой, у 2-3 глухота развивается в первые 2 года жизни. Исходя из этого, ежегодная потребность в кохлеарных имплантах превышает 1000. Особого внимания заслуживает тот факт, что у 50% пациентов, пользующихся кохлеарными имплантами, и 50% кандидатов на кохлеарную имплантацию причины глухоты не были выявлены, т.е. у них отсутствовали факторы риска в анамнезе. Это указывает на неполноценность действующей системы аудиологического скрининга, основанной на регистрации факторов риска по тугоухости и глухоте. Единственным адекватным и эффективным решением данного вопроса должно быть внедрение системы универсального аудиологического скрининга, основанного на регистрации отоакустической эмиссии и/или коротколатентных слуховых вызванных потенциалов в родильных домах в масштабах страны. И, говоря о необходимости бюджетного финансирования кохлеарной имплантации, в течение 15 последних лет параллельно мы ставили вопрос о необходимости финансирования системы универсального аудиологического скрининга.
В последнее время появилась тенденция к производству кохлеарных имплантаций выездной бригадой. Аргументация, казалось бы, логична – приближение высокотехнологичной помощи к пациенту. Однако, при отсутствии инфраструктуры в регионах, отсутствии подготовленных специалистов и соответствующей аппаратуры, это приводит к недостаточному обследованию пациентов, не соответствующему критериям отбора кандидатов на кохлеарную имплантацию. Самое же главное – это проблемы с полноценной послеоперационной реабилитацией пациентов и настройками речевого процессора. В итоге, во главу угла при проведении выездных операций ставятся не интересы пациента, а количество произведенных операций. Исходя из этого, данный подход не только не оправдан, но и порочен. И, если это будет осуществляться в нескольких регионах, то приведет только к дискредитации метода. Даже разовое производство операций выездной бригадой должно предполагать нахождение этих специалистов в регионе на этапе реабилитации течение длительного времени, а это не реально.
Учитывая потребности в кохлеарной имплантации, в перспективе, безусловно, должен будет решаться вопрос о тиражировании центров, проводящих кохлеарную имплантацию и послеоперационную реабилитацию больных. Но на это необходимо время, средства на оснащение потенциальных центров, обучение специалистов. А, прежде всего, помимо положительного опыта, подтвержденного отдаленными результатами, требуется фундаментальная предварительная организационная подготовка с подробным планированием всех этапов послеоперационной реабилитации и жестким контролем за результатами имплантации.
Проблема удаленности пациентов, использующих кохлеарные импланты, от центров, в которых им была произведена операция и проводятся настройки речевого процессора и сурдопедагогическая реабилитация, безусловно, существует. При наметившейся тенденции к увеличению количества кохлеарных имплантов, закупаемых за счет средств федерального бюджета, оптимальным представляется при проведении нескольких операций больным из одного региона приглашение хирургов на операцию, а сурдологов и сурдопедагогов из этого региона – на первое подключение речевого процессора и проведение первой настроечной сессии. Последующие настроечные сессии могут проводиться в региональных центрах подготовленным аудиологом совместно с сурдопедагогом при консультировании в реальном времени через интернет при помощи специальной программы, разработанной сотрудниками Российского научно-практического центра аудиологии и слухопротезирования совместно с фирмой «Cochlear».
Развитие региональных центров может стимулироваться включением кохлеарной имплантации в программы, финансируемые региональными фондами социального страхования.
Отдельный вопрос, требующий безотлагательного решения, информированность специалистов оториноларингологов, родителей и общества, как о проблеме глухоты, так и о методе кохлеарной имплантации (семинары для специалистов и родителей глухих детей, организаторов здравоохранения и социального развития, фондов социального страхования; проведение конференций; освещение в прессе, на радио и телевидении).
Весьма перспективным является создание Ассоциации родителей имплантированных детей, о чем свидетельствует опыт зарубежных стран.
Все еще остается много вопросов и, прежде всего, правовых, требующих незамедлительного решения: это – вопросы инвалидности у имплантированных пациентов, страхование системы кохлеарной имплантации, проблемы с обучением в дошкольных и школьных учреждениях, вопросы высшего профессионального образования и трудоустройства, и многие, многие другие.
Все это еще раз свидетельствует о комплексности проблемы кохлеарной имплантации и необходимости ее решения на межведомственном уровне при сохранении единого методического руководства.
В 2006 году Программе кохлеарной имплантации в Российском научно-практическом центре аудиологии и слухопротезирования исполнилось 15 лет, и мы с большим оптимизмом смотрим в будущее!
Директор РНПЦ аудиологии и слухопротезирования
профессор Г.А. Таварткиладзе
Сотрудниками Центра на материалах собственных исследований (более 200 пациентов) защищены 2 кандидатские и 1 докторская диссертация, опубликованы монография, главы в отечественных и зарубежных руководствах, около 100 статей в отечественных и иностранных изданиях. В течение этих лет сотрудники Центра участвовали во Всемирных, Европейских и Международных и Российских конгрессах и симпозиумах, стажировались в Германии, Словакии, Чехии, Австрии, США, Польше.
В 2005 году к реализации программы кохлеарной имплантации подключился новый коллектив – НКЦ оториноларингологии. Коммерческие операции осуществляются в институте нейрохирургии им. Бурденко.
В 2006 году зарегистрирована система кохлеарной имплантации 4-го поколения Freedom, программное обеспечение Custom Sound фирмы «Cochlear» и впервые в России проведена операция с использованием этой системы Мише Семенову в возрасте 9 мес.
Эпидемиологические исследования свидетельствуют о том, что на 1000 нормальных родов 1 ребенок рождается с полной глухотой, у 2-3 глухота развивается в первые 2 года жизни. Исходя из этого, ежегодная потребность в кохлеарных имплантах превышает 1000. Особого внимания заслуживает тот факт, что у 50% пациентов, пользующихся кохлеарными имплантами, и 50% кандидатов на кохлеарную имплантацию причины глухоты не были выявлены, т.е. у них отсутствовали факторы риска в анамнезе. Это указывает на неполноценность действующей системы аудиологического скрининга, основанной на регистрации факторов риска по тугоухости и глухоте. Единственным адекватным и эффективным решением данного вопроса должно быть внедрение системы универсального аудиологического скрининга, основанного на регистрации отоакустической эмиссии и/или коротколатентных слуховых вызванных потенциалов в родильных домах в масштабах страны. И, говоря о необходимости бюджетного финансирования кохлеарной имплантации, в течение 15 последних лет параллельно мы ставили вопрос о необходимости финансирования системы универсального аудиологического скрининга.
В последнее время появилась тенденция к производству кохлеарных имплантаций выездной бригадой. Аргументация, казалось бы, логична – приближение высокотехнологичной помощи к пациенту. Однако, при отсутствии инфраструктуры в регионах, отсутствии подготовленных специалистов и соответствующей аппаратуры, это приводит к недостаточному обследованию пациентов, не соответствующему критериям отбора кандидатов на кохлеарную имплантацию. Самое же главное – это проблемы с полноценной послеоперационной реабилитацией пациентов и настройками речевого процессора. В итоге, во главу угла при проведении выездных операций ставятся не интересы пациента, а количество произведенных операций. Исходя из этого, данный подход не только не оправдан, но и порочен. И, если это будет осуществляться в нескольких регионах, то приведет только к дискредитации метода. Даже разовое производство операций выездной бригадой должно предполагать нахождение этих специалистов в регионе на этапе реабилитации течение длительного времени, а это не реально.
Учитывая потребности в кохлеарной имплантации, в перспективе, безусловно, должен будет решаться вопрос о тиражировании центров, проводящих кохлеарную имплантацию и послеоперационную реабилитацию больных. Но на это необходимо время, средства на оснащение потенциальных центров, обучение специалистов. А, прежде всего, помимо положительного опыта, подтвержденного отдаленными результатами, требуется фундаментальная предварительная организационная подготовка с подробным планированием всех этапов послеоперационной реабилитации и жестким контролем за результатами имплантации.
Проблема удаленности пациентов, использующих кохлеарные импланты, от центров, в которых им была произведена операция и проводятся настройки речевого процессора и сурдопедагогическая реабилитация, безусловно, существует. При наметившейся тенденции к увеличению количества кохлеарных имплантов, закупаемых за счет средств федерального бюджета, оптимальным представляется при проведении нескольких операций больным из одного региона приглашение хирургов на операцию, а сурдологов и сурдопедагогов из этого региона – на первое подключение речевого процессора и проведение первой настроечной сессии. Последующие настроечные сессии могут проводиться в региональных центрах подготовленным аудиологом совместно с сурдопедагогом при консультировании в реальном времени через интернет при помощи специальной программы, разработанной сотрудниками Российского научно-практического центра аудиологии и слухопротезирования совместно с фирмой «Cochlear».
Развитие региональных центров может стимулироваться включением кохлеарной имплантации в программы, финансируемые региональными фондами социального страхования.
Отдельный вопрос, требующий безотлагательного решения, информированность специалистов оториноларингологов, родителей и общества, как о проблеме глухоты, так и о методе кохлеарной имплантации (семинары для специалистов и родителей глухих детей, организаторов здравоохранения и социального развития, фондов социального страхования; проведение конференций; освещение в прессе, на радио и телевидении).
Весьма перспективным является создание Ассоциации родителей имплантированных детей, о чем свидетельствует опыт зарубежных стран.
Все еще остается много вопросов и, прежде всего, правовых, требующих незамедлительного решения: это – вопросы инвалидности у имплантированных пациентов, страхование системы кохлеарной имплантации, проблемы с обучением в дошкольных и школьных учреждениях, вопросы высшего профессионального образования и трудоустройства, и многие, многие другие.
Все это еще раз свидетельствует о комплексности проблемы кохлеарной имплантации и необходимости ее решения на межведомственном уровне при сохранении единого методического руководства.
В 2006 году Программе кохлеарной имплантации в Российском научно-практическом центре аудиологии и слухопротезирования исполнилось 15 лет, и мы с большим оптимизмом смотрим в будущее!
Директор РНПЦ аудиологии и слухопротезирования
профессор Г.А. Таварткиладзе

