КОХЛЕАРНАЯ ИМПЛАНТАЦИЯ
В настоящее время единственным способом реабилитации больных с тотальной глухотой является кохлеарная имплантация. В мире насчитывается уже более 450 000 больных, использующих вживленные кохлеарные протезы. Под термином «кохлеарная имплантация» подразумевается вживление электродных систем во внутреннее ухо с целью восстановления слухового ощущения путем непосредственной электрической стимуляции афферентных волокон слухового нерва.
Все кохлеарные импланты представляют собой биомедицинские электронные устройства, обеспечивающие преобразование звуков в электрические импульсы с целью создания слухового ощущения путем непосредственной стимуляции сохранившихся волокон слухового нерва.
Исследования в области электрической стимуляции слуховой системы насчитывают многие десятилетия, однако, лишь в течение последних 40 лет были разработаны имплантируемые устройства, предназначенные для длительной электрической стимуляции у человека. И уже за эти годы был отмечен существенный прогресс, одноканальные системы были вытеснены многоканальными системами со сложными стратегиями кодирования речевой информации.
Для понимания принципов действия кохлеарного импланта остановимся на наиболее важных свойствах нормально функционирующей улитки. Краткая схема основной последовательности операций в улитке внутреннего уха состоит в переходе от колебаний стремечка к колебаниям жидкостных сред улитки, затем к колебаниям основной мембраны, приводящим к смещению расположенных на ней рецепторов (сгибанию стереоцилий НВК), возбуждению рецепторных клеток (возникновению в них рецепторных потенциалов). Эти импульсы активируют клетки спирального ганглия в пределах канала Розенталя и передаются далее по волокнам слухового нерва к стволу мозга и слуховой коре.
Кохлеарный имплант предназначен для обеспечения нефункционирующей слуховой периферии (патологический процесс локализован на уровне волосковых клеток) возможности воспринимать информацию об окружающих звуках, речевых сигналах и музыки наиболее физиологичным способом. Это означает, что имплантированные больные в идеале должны воспринимать звуки через сохранные функционирующие слуховые проводящие пути. Учитывая, что при тотальной глухоте поражена улитка, логичной является непосредственная стимуляция волокон слухового нерва в обход улитки. Именно так и работают кохлеарные импланты, активирующие нейроны, расположенные за волосковыми клетками.
Основным критерием для определения показаний к кохлеарной имплантации является повреждение большинства волосковых клеток. Это означает, что информация передается через нормально функционирующее среднее ухо, а далее из-за патологии улитки не преобразуется в электрические сигналы, передаваемые в норме через слуховой нерв. Причина, препятствующая передаче слуховой информации, может находиться и на уровне ствола или слуховой коры, что является противопоказанием к кохлеарной имплантации. При повреждении волокон слухового нерва в настоящее время с успехом используются стволомозговые импланты. При патологии на уровне коры головного мозга современные технологии не могут обеспечить компенсации утраченной функции.
Типы глухоты у больных, являющихся кандидатами для кохлеарной имплантации, варьируют от генетической, наследственной или неизвестной, до травматической или связанной с инфекциями.
Начало многоканальной кохлеарной имплантации в СССР было положено в 1991 году, когда после регистрации кохлеарного импланта Nucleus С122 австралийской фирмы “Сochlear” сотрудниками Всесоюзного научного центра аудиологии и слухопротезирования при активном содействии и непосредственном участии проф. Эрнста Ленхардта и д-ра Моники Ленхардт были про-изведены две первые кохлеарные имплантации. В 1997 г. к программе кохлеарной имплантации подключился С.Петербургский НИИ уха, горла, носа и речи, в 2005 г. – Научно-клинический центр оториноларингологии (Москва), а в 2009 г. – Клиническая больница №122 им. Л. Г. Соколова ФМБА России (С.Петербург). На сегодняшний день в стране кохлеарные импланты используют порядка 10000 пациентов.
Как работает кохлеарный имплант?
Система кохлеарной имплантации состоит из двух компонентов – внутреннего (непосредственно кохлеарный имплант), устанавливаемый хирургом во время операции и наружнего (речевой процессор), который подключается через 3-4 недели после оперативного вмешательства сурдологом-аудиологом.
Внешние компоненты импланта собирают, анализируют, кодируют и передают слуховую информацию к внутренним компонентам импланта, осуществляющим прием, декодирование и передачу слуховой информации к слуховому нерву:
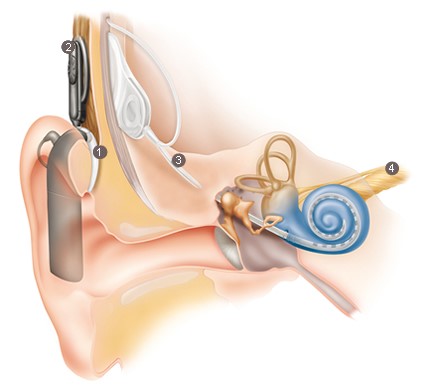
- Звуковой процессор, который носится за ухом или на теле, воспринимает окружающие звуки и преобразует их его в цифровой код. Звуковой процессор питается за счет батареи, которая питает всю систему.
- Далее звуковой процессор передает звук с цифровым кодированием на передающую катушку, которая через кожу по радиочастотному каналу связи передает цифровой сигнал к приемнику-стимулятору кохлеарного импланта, установленному во время операции хирургом под кожей.
- Приемник-стимулятор кохлеарного импланта преобразует звук из цифровой формы в электрические импульсы и отправляет их на электроды, помещенные в улитку (внутреннее ухо).
- Электроды импланта стимулируют клетки спирального ганглия, а далее слуховой нерв, который затем посылает импульсы в мозг, где они воспринимаются и интерпретируются как звуки.
Кохлеарный имплант обычно обеспечивает:
- Восстановление порогов слухового восприятия до 25-30 дБ по отношению к порогам слышимости (нПС), т.е. обеспечивает возможности практически нормального восприятия речи. У пациента после кохлеарной имплантации пороги слухового восприятия соответствуют первой степени тугоухости. При этом следует заметить, что для реализации этих возможностей требуется адекватная настройка речевого процессора кохлеарного импланта квалифицированными специалистами, а также необходимы занятия с подготовленными сурдопедагогами по специальным индивидуальным программам для обучения и привыкания к новому «слуховому» восприятию;
- Значительное улучшение в определении нормальных, ежедневно присутствующих окружающих звуков, таких как стук в дверь или дверной звонок, звуки мотора или гудка, телефонные звонки, музыка и др.;
- Психологический «прорыв» в мир звуков. В результате кохлеарной имплантации люди, страдающие полной глухотой, описывают свои ощущения словами «Я начал слышать!».
Недостатком метода является значительная межиндивидуальная вариабельность результатов улучшения слухового восприятия речи после кохлеарной имплантации. Несмотря на то, что был выявлен целый ряд факторов, существенных для прогноза восприятия речи имплантированными больными, точный прогноз, в настоящее время невозможен.
Эффективность имплантации определяется многими факторами, в частности, возрастом, в котором наступила глухота, длительностью глухоты, способностью к обучению, интеллектуальным развитием. Эти факторы могут воздействовать как раздельно, так и взаимодействуя друг с другом. Наибольшая эффективность имплантации может быть достигнута у взрослых и детей, у которых глухота наступила после развития речи (постлингвальная глухота). К следующей по эффективности группе относятся взрослые и дети с постлингвальной глухотой, длящейся в течение длительного периода. Особое место занимают дети с прелингвальной глухотой. У данной категории больных эффект может быть достигнут лишь в том случае, если проводится интенсивная работа по развитию слухового восприятия и разговорного языка. В случае проведения операции детям с прелингвальной глухотой, то, общеизвестно, что результаты кохлеарной имплантации напрямую зависят от возраста на момент операции. Чем меньше возраст на момент операции, тем результаты будут более эффективными. Оптимальным возрастом для проведения кохлеарной имплантации прелингвально оглохшим детям является возраст – 1 год.
ПОКАЗАНИЯ И ПРОТИВОПОКАЗАНИЯ К КИ
Для определения показаний к кохлеарной имплантации необходимо проведение полного комплексного клинико-аудиологического обследования в условиях Российского научно-клинического Центра аудиологии и слухопротезирования (РНКЦ А и С) ФМБА России, где операции кохлеарной имплантации успешно, с хорошими результатами проводятся в течение последних 26 лет и где в настоящее время под наблюдением находится более 3000 имплантированных пациентов. Всем имплантированным взрослым проведенное вмешательство позволило вернуться к активному образу жизни, к работе, большинству детей – поступить в массовые детские учреждения, другой группе детей – перейти из групп для глухих детей в группы или классы для слабослышащих.
Обследование для определения показаний к кохлеарной имплантации проводится в Центре и состоит из двух этапов:
- Расширенного аудиологического и сурдопедагогического обследования.
- Рентгенологического обследования – компьютерной и магнитно-резонансной томографии области внутреннего уха.
Обследование проводится в амбулаторных условиях на базе Центра, а также других специализированных учреждений г. Москвы по направлению РНКЦ А и С.
После проведенного клинико-аудиологического обследования, комиссия по отбору больных на кохлеарную имплантацию РНКЦАиС рассматривает эти результаты и принимает решение о проведении кохлеарной имплантации.
ОТБОР КАНДИДАТОВ НА КОХЛЕАРНУЮ ИМПЛАНТАЦИЮ. МЕТОДИКИ ПРЕДОПЕРАЦИОННОГО ОБСЛЕДОВАНИЯ.
Аудиологическое обследование должно включать:
- тональную пороговую аудиометрию (определение средних значений порогов на частотах 500, 1000, 2000 и 4000 Гц);
- акустическую импедансометрию (тимпанометрию – с целью исключения патологии среднего уха; акустическую рефлексометрию – с целью подтверждения высокой степени тугоухости или глухоты, а также дифференциации улитковой и ретрокохлеарной глухоты);
- исследование слуховых вызванных потенциалов, начиная с коротколатентных, а при необходимости – средне- и длиннолатентных, а также стационарных СВП; кроме того, для исключения возможной сохранности сенсорных клеток органа Корти необходимо проведение электрокохлеографии (регистрация микрофонного потенциала) и исследование вызванной отоакустической эмиссии. Регистрация слуховых вызванных потенциалов и отоакустической эмиссии проводится с целью подтверждения высокой степени тугоухости или глухоты, а также дифференциации улитковой и ретрокохлеарной глухоты;
- исследование порогов слышимости с оптимально подобранным слуховым аппаратом в свободном звуковом поле (определение порога восприятия речи – SRT, порога распознавания речи – SDT);
- исследование разборчивости речи.
Бурное развитие имплантационных технологий за последние годы привело к расширению показаний к кохлеарной имплантации: сегодня имплантация рекомендуется не только пациентам с глухотой, но и с выраженной степенью тугоухости, снизился и возрастной критерий при отборе кандидатов. Кроме того, при аудиологическом обследовании акцент делается сегодня не исключительно на определении слуховой чувствительности, а на использовании методик, позволяющих оценить функциональный слух. И, действительно, тональная аудиограмма обеспечивает информацию о наличии глухоты или тугоухости, в то время как для определения показаний для имплантации большее значение имеет определение восприятия и разборчивости речи при использовании оптимально подобранного и настроенного слухового аппарата.
Компьютерная и магнитно-резонансная томография
Радиографические исследования являются одним из основных методов как при отборе кандидатов на кохлеарную имплантацию, внутриоперационном мониторировании и послеоперационной диагностике, так и при отработке исследовательских и экспериментальных методик.
Успешность кохлеарной имплантации, как минимум, определяется возможностью предъявления электрических импульсов к сохранным нейронам спирального ганглия с последующим проведением их к функционирующей слуховой коре через функционирующие нервные связи. Исходя из этого, томография слухового проводящего пути у кандидатов на кохлеарную имплантацию должна обеспечивать оценку состояния морфологических структур с целью исключения проблем и осложнений во время операции.
Предоперационная томография является необходимой для уточнения состояния просвета улитки. Кроме того, должен делаться акцент на возможном наличии аномалий развития, обструкции просвета улитки, анатомических вариантах или патологии среднего уха, которые могут осложнить процесс кохлеарной имплантации. Предоперационное исследование должно предусматривать и возможность потенциальных осложнений, таких как внутриоперационное истечение спинномозговой жидкости и аномалии лицевого нерва, что позволит предотвратить осложнения и выбрать правильную послеоперационную тактику.
С целью исключения наличия облитерации улитки (при которой операция крайне затруднительна и которая весьма часто встречается у детей с врожденной патологией или перенесших менингит) и выяснения точного расположения и хода тимпанального канала необходимо проведение компьютерной томографии внутреннего уха с шагом 1-1,5 мм.
Больным, перенесшим менингит, а также больным с аномалиями развития внутреннего уха и слухового нерва необходимо дополнительно провести магнитно-резонансную томографию – МРТ.
ПОКАЗАНИЯ И ПРОТИВОПОКАЗАНИЯ К КОХЛЕАРНОЙ ИМПЛАНТАЦИИ
Основными показаниями к кохлеарной имплантации являются:
- двусторонняя выраженная сенсоневральная тугоухость или глухота (средний порог слухового восприятия на частотах 0,5, 1, 2 и 4 кГц более 90 дБ);
- пороги слухового восприятия в свободном звуковом поле при использовании оптимально подобранных слуховых аппаратов (бинауральное слухопротезирование), превышающие 55 дБ на частотах 2-4 кГц;
- отсутствие выраженного улучшения слухового восприятия речи от применения оптимально подобранных слуховых аппаратов при высокой степени двусторонней сенсоневральной тугоухости (средний порог слухового восприятия более 90 дБ) по крайней мере, после пользования аппаратами в течение 3-6 мес. (распознавание менее 40% слов в открытом выборе). У детей, перенесших менингит, этот промежуток может быть сокращен);
- отсутствие когнитивных проблем;
- отсутствие психологических проблем;
- отсутствие серьезных сопутствующих соматических заболеваний;
- наличие серьезной поддержки со стороны родителей и их готовность к длительному послеоперационному реабилитационному периоду.
При врожденной глухоте и у детей, оглохших в первый год жизни (до формирования речи), минимально рекомендуемый возраст соответствует 6-12 месяцам. Оптимальные результаты могут быть достигнуты в возрасте до 3 лет (принципиально вопрос об имплантации ребенка даже большего возраста должен решаться индивидуально в каждом конкретном случае с учетом как медицинских, так и психологических и социальных показателей).
Особое значение для проведения кохлеарной имплантации в минимальном возрасте имеет подтверждение генетической природы тугоухости.
У взрослых максимальный возраст ограничен общим состоянием здоровья больного и необходимостью длительного (несколько лет, по крайней мере, более года) реабилитационного периода.
Наряду с перечисленными критериями, дополнительным критерием отбора на имплантацию больных с двусторонней сенсоневральной глухотой является разборчивость на слух предложений, равная или ниже 40%, при использовании оптимально подобранных слуховых аппаратов.
Основными противопоказаниями к кохлеарной имплантации являются:
- Полная или частичная, но значительная, облитерация улитки.
- Ретрокохлеарная патология.
- Отрицательные результаты промонториального теста.
- Сопутствующие тяжелые соматические заболевания.
- Интеллектуальная недостаточность.
- Наличие очаговой патологии в корковых или подкорковых структурах головного мозга.
- Отсутствие стремления к многолетней работе с сурдопедагогом после имплантации (у взрослых) или отсутствие поддержки членов семьи и их готовности к длительной реабилитационной работе.
В настоящее время в Российской Федерации зарегистрировано 5 производителей систем кохлеарной имплантации:
- Системы кохлеарной имплантации компании «COCHLEAR» (Австралия) – http://eu-max.ru/
- Системы кохлеарной имплантации компании «Advanced Bionics» (США,Швейцария) https://www.advancedbionics.com/ru/ru/home.html, сервисная служба – http://med-tk.ru/
- Системы кохлеарной имплантации компании «Neurelec» (Франция, Дания) – http://ramtec.ru/kohlearnyeimplanty/ofirmeneurelec.aspx
- Системы кохлеарной имплантации компании «Med-El» (Австрия) – http://www.medel.com/ru/
- Системы кохлеарной имплантации компании «Nurotron» (Китай) – http://nurotron.squarespace.com/
КОХЛЕАРНАЯ ИМПЛАНТАЦИЯ В РНКЦАиС
В 2019 году для проведения кохлеарной имплантации в РНКЦАиС ФМБА России были закуплены следующие системы для проведения кохлеарной имплантации:
- Системы кохлеарной имплантации компании «COCHLEAR» (Австралия) с речевыми процессорами Nucleus 6 (CP 900-ой серии)
- Системы кохлеарной имплантации компании «Advanced Bionics» (США, Швейцария) с речевыми процессорами Naida CI Q70
В настоящее время замена речевых процессоров производится на следующие речевые процессоры:
- Пациентам, проимплантированным системами кохлеарной имплантации «COCHLEAR» (Австралия) – на речевые процессоры системы Nucleus 6
- Пациентам, проимплантированным системами кохлеарной имплантации «Advanced Bionics» (США, Швейцария) – на речевые процессоры Naida CI Q70 и Neptune
- Пациентам, проимплантированным системами кохлеарной имплантации «Neurelec» (Франция, Дания) – на речевые процессоры системы Saphyr SP

